- De même que le DMU, des soins cliniques pour les survivantes de viols devraient être disponibles dès les toutes premières phases des situations d’urgence. Il incombe aux acteurs de la santé de veiller à ce que le personnel de santé soit formé et à ce que les établissements de santé soient équipés pour fournir des soins aux survivantes, ce qui inclut la mise en place d’un protocole de gestion clinique du viol (IRC, 2012).
- Il appartient aux intervenants actifs dans la lutte contre les VFFF de fournir des appuis aux acteurs de la santé en sensibilisant le personnel médical et non médical aux besoins divers des survivantes et en promouvant les soins prodigués avec compassion. Les intervenants de la lutte contre les VFFF facilitent également la coordination entre le secteur de la santé et les autres secteurs pour veiller à ce que les survivantes bénéficient de tous les services nécessaires. Ceux et celles de ces qui n’ont pas de formation médicale ne fournissent pas de services de santé, ne dispensent pas de médicaments et ne supervisent pas le personnel de santé (IRC, 2012).
- Les acteurs de la santé et de la lutte contre les VFFF doivent également œuvrer de concert pour veiller à ce que tous les intervenants sur le terrain soient informés des directives nationales et des protocoles relatifs à la gestion clinique des victimes de viol de manière à ce que des réponses sanitaires appropriées soient apportées aux survivantes de viol (IRC, 2012).
|
ACTEURS DE LA SANTÉ |
|
AGENTS DE LA LUTTE CONTRE LES VFFF |
|
|
|
|
ACTEURS DE LA SANTÉ ET AGENTS DE LA LUTTE CONTRE LES VFFF |
||
|
||
Extrait de IRC. 2012. GBV Emergency Response & Preparedness: Participant Handbook [Interventions d’urgence et préparations aux urgences en matière de violence sexiste: manuel du participant], p.57.
- Les éléments de base de la prise en charge sanitaire des survivant(e)s de violences sexuelles sont les suivants:

Extrait de UNFPA. 2012. Prise en charge de la violence basée sur le genre dans les situations d’urgence: Guide d’accompagnement de la formation en ligne, p. 80.
- On trouvera énoncés ci-dessous d’autres éléments de la gestion clinique des cas de viol (adapté d’après WHO, UNFPA, UNHCR, 2004; IASC, 2005). Tous les intervenants actifs dans le domaine de la lutte contre les VFFF doivent connaître le processus de base de l’examen médical et les responsabilités du prestataire de soins. Il convient de noter que lors de la conception des programmes de gestion clinique des violences sexuelles dans les situations de conflit et de post-conflit, il faut adapter le programme aux spécificités de la situation sur le terrain, en tenant compte des politiques et pratiques nationales et de la disponibilité des fournitures, du personnel et des autres ressources.
1. Veiller à ce que des préparations aient été faites
- Les prestataires de soins de santé doivent être formés à la fourniture de soins complets et compassionnés à tous/toutes les survivant(e)s, quels que soient leurs âge, classe sociale, orientation sexuelle, race, ethnicité, identité sexuelle, aptitude, religion ou autres aspects de leur identité. On dispensera si possible aux prestataires de soins des formations de sensibilisation sur les questions relatives à la diversité.
- Il convient d’accorder la priorité aux prestataires de soins de santé de sexe féminin parlant la même langue que la population concernée.
- Les établissements de soins doivent disposer du matériel et des fournitures nécessaires pour fournir des services de santé de base de qualité, ainsi qu’il est noté dans la liste de contrôle ci-dessous.
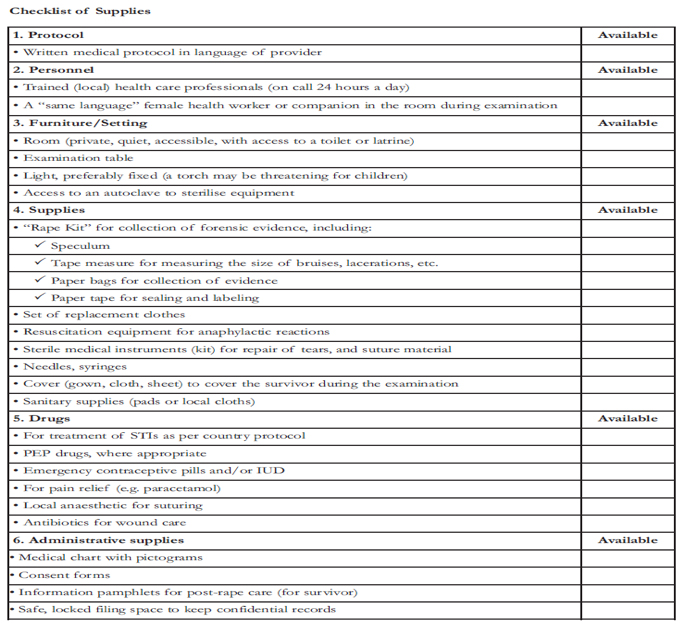
Source : IASC. 2005. Directives concernant les interventions relatives au VIH/sida dans les situations d’urgence, p. 86.
2. Préparation de la survivante et recueil de l’anamnèse
- Se présenter et expliquer à la survivante les étapes clés de l’examen médical qu’elle va subir.
- Rassurer la survivante et lui faire savoir clairement que c’est elle qui décidera de la progression de l’examen et qu’elle a le droit de refuser tout aspect de celui-ci qu’elle préfère ne pas subir. Il convient d’offrir à la survivante l’option d’être accompagnée par une personne de son choix qui sera présente pendant l’examen.
- Lors du recueil de l’anamnèse, parler calmement et permettre à la survivante de répondre aux questions à son propre rythme, en lui laissant suffisamment de temps pour réfléchir. Éviter de poser les questions qui ont déjà été posées par d’autres intervenants et qui sont documentées dans le dossier.
- Expliquer que les constats sont confidentiels. Obtenir, par écrit, le consentement éclairé de la survivante ou d’un de ses parents ou de son tuteur si elle est mineure. Se garder d’oublier qu’il est possible que le parent ou le tuteur soit l’auteur des violences.
- Voir l’outil ci-dessous à titre d’exemple de formulaire d’anamnèse et d’examen médical qui pourra servir de guide lors du traitement des survivantes de violence à l’égard des femmes et des filles. (Pour de plus amples informations sur le recueil des données en rapport avec les services de lutte contre les VFFF, voir Recueil des données relatives aux prestations de services.)
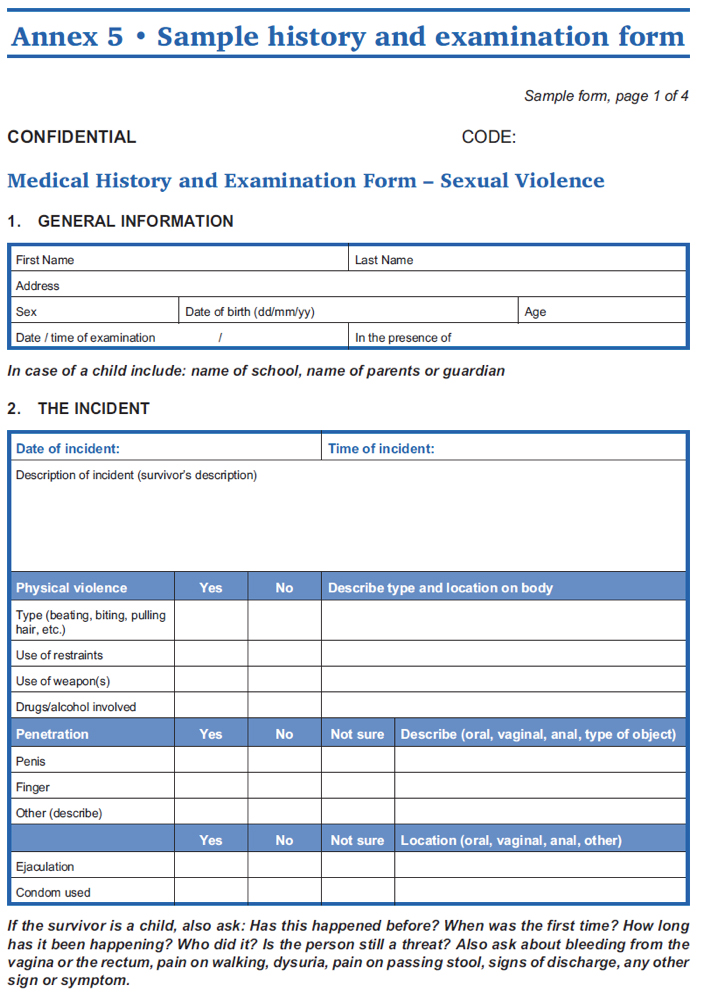

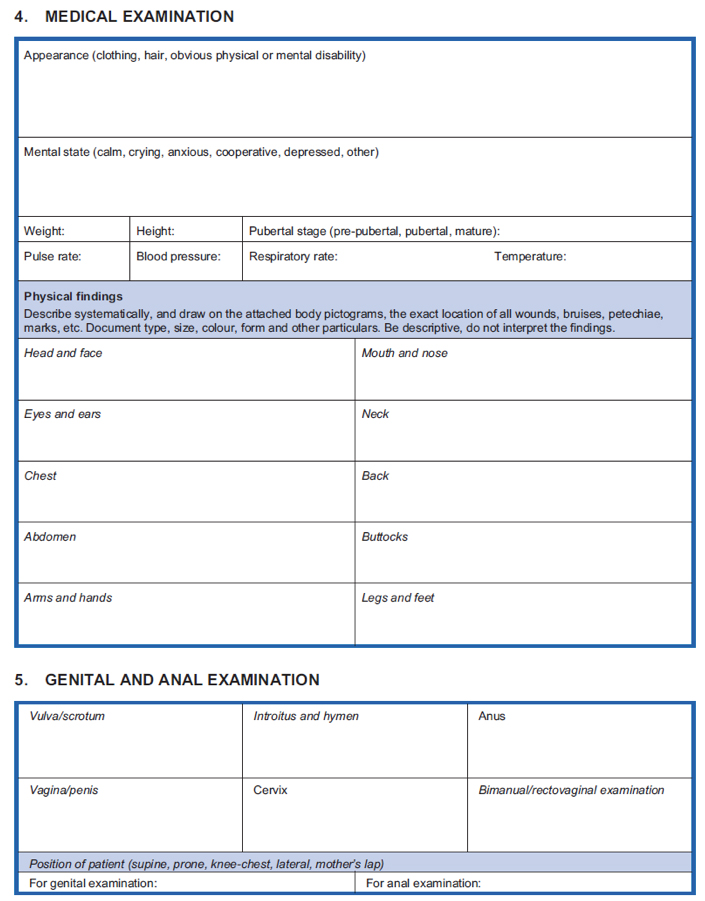

Source : WHO, UNFPA, UNHCR. 2004. Gestion clinique des victimes de viol : Développement de protocoles à adopter avec les réfugiés et les personnes déplacées dans leur propre pays – Édition révisée, pp. 44-47.
3. Effectuer l’examen
- Au moment de l’examen, expliquer aux survivantes qui présentent des symptômes somatiques de panique ou d’anxiété (tels que vertiges, souffle court, palpitations, etc.) que ces phénomènes sont communs chez les personnes qui ont subi un événement traumatique. Expliquer que ces réactions ne sont pas dues à des affections ou à des lésions mais qu’elles relèvent d’un processus psychosomatique normal et qu’elles disparaîtront progressivement à mesure que le choc affectif s’atténuera.
- L’examen médical ne doit avoir lieu qu’après avoir obtenu le consentement de la patiente et il doit être mené avec tact, de manière confidentielle, systématique et complète, conformément à un protocole établi.
- Les examens doivent se conformer aux Principes directeurs des prestations de services de santé aux survivantes. Pour de plus amples informations, voir le module Santé.
4. Recueillir des éléments de preuves médico-légales minimum
- Lorsqu’il est possible, des éléments de preuves médico-légales peuvent être recueillis pour aider la survivante à engager des poursuites en justice.
- Les exigences juridiques et les capacités des laboratoires locaux déterminent s’il y a lieu de recueillir des éléments de preuve. On s’abstiendra de recueillir les éléments de preuve qui ne peuvent pas être analysés ou qui ne seront pas utilisés.
- C’est à la survivante qu’il appartient de décider du recueil d’éléments de preuves médico-légales. On veillera à respecter ce choix, sans exercer de pressions quelconques dans un sens ou un autre.
- Pour de plus amples informations sur le recueil d’éléments de preuves médico-légales, voir le module Santé.
5. Fournir un traitement compassionné et confidentiel
- Traiter les complications menaçant le pronostic vital et orienter la survivante vers un établissement de soins approprié s’il y a lieu.
- Orienter la survivante, avec son consentement, vers d’autres services tels que ceux d’appui psychosocial, de sécurité, d’hébergement, etc.
- Aborder les questions de sécurité immédiate et procéder à la planification de la sécurité
- Prescrire un traitement approprié compte tenu du délai qui s’est écoulé depuis l’incident et la demande de traitement.
- Dans un délai de 72 heures, il convient de prescrire les traitements suivants:
- Prévention des infections sexuellement transmises (IST)
- Prévention de la transmission du VIH
- Prévention de la grossesse par la contraception d’urgence
- Soin des plaies
- Prévention du tétanos et de l’hépatite B
- Soins de santé mentale
- Après 72 heures, les traitements à prescrire sont les suivants:
- IST
- Transmission du VIH
- Grossesse
- Hématomes, plaies et cicatrices
- Tétanos et hépatite B
- Soins de santé mentale
- Dans un délai de 72 heures, il convient de prescrire les traitements suivants:
6. Conseiller la survivante
- Voir la section sur les interventions psychosociales.
7. Songer aux soins de suivi de la survivante
Durant la phase d’urgence d’une crise humanitaire, il est possible qu’une survivante ne veuille pas ou ne puisse pas revenir se présenter à une visite de suivi. Dans ces conditions, il est important de fournir des prestations maximales lors de sa première visite.
Pour des informations supplémentaires sur les soins de suivi lorsque la situation d’urgence l’autorise, voir Gestion clinique des victimes de viol: Développement de protocoles à adopter avec les réfugiés et les personnes déplacées dans leur propre pays – Édition révisée, (WHO, UNFPA, UNHCR, 2004).
Exemple: L’IRC assure la mise en œuvre de services de santé dans le camp de réfugiés de Hagadera à Dadaab (Kenya). Une évaluation de la capacité de l’établissement de santé à répondre aux besoins des survivantes a mis en évidence plusieurs problèmes: pas d’espaces privés, pas de personnel formé, manque de fournitures et mauvaise organisation des prestations de services. Il a été constaté que dans cet établissement de soins, les survivantes devaient passer par six points distincts pour se faire soigner, ce qui présente des dangers pour la confidentialité et le respect de la vie privée et cause une traumatisation secondaire du fait qu’elles doivent répéter leur histoire plusieurs fois. L’équipe de Dadaab a établi un plan d’action sur la base de cette évaluation. Elle a formé tout le personnel, sanitaire et non sanitaire, y inclus des gardiens de sécurité, à la protection de la confidentialité des patientes, l’a sensibilisé aux agressions sexuelles, l’a informé sur les attitudes envers les survivantes et a accru ses connaissances techniques en matière de soins à dispenser. Elle a également réuni toutes les ressources nécessaires, notamment les formulaires de consentement, les fournitures pour les examens médicaux et les matériels d’information des patientes. Elle a établi une base de données d’orientation et un système de cartes de rendez-vous. Enfin, elle a chargé un membre du personnel de chaque composante du plan d’action et a fixé des dates butoirs pour en assure l’application. Toutes les ressources ont été obtenues et organisées et les services cliniques et psychosociaux ont été regroupés en un seul centre privé. Les survivantes n’ont plus à passer par de multiples points pour se faire soigner, tous les services étant à présent disponibles en un seul lieu dans des conditions qui respectent leur vie privée. Toutes les ressources sont organisées efficacement dans ce centre, des protocoles sont disponibles et affichés, et un médecin formé est de garde. Une salle privée et protégée dotée de tout l’équipement nécessaire est disponible en permanence pour accueillir les survivantes. Les médicaments et les fournitures sont disponibles en un seul point, ce qui évite aux patientes de se rendre en divers lieux dans l’établissement pour se faire administrer les tests ou les traitements. Les dossiers des patientes sont placés dans un classeur fermé à clé ce qui assure la confidentialité des informations. Enfin, des conseils psychosociaux sont dispensés dans le même centre par l’entremise d’IRC GBV, et un réseau de référence pour d’autres services d’aide psychosociale et juridique est en place et les informations le concernant sont affichées.
Source: Smith Transcript, Johns Hopkins Training Series, 2011.
- Tous les prestataires de soins cliniques doivent se conformer aux principes des soins axés sur les survivantes. Il est important également qu’ils comprennent les besoins des survivantes à besoins spéciaux et qu’ils y répondent:
- Femmes âgées: Après la ménopause, la baisse des taux hormonaux provoque une diminution de la lubrification vaginale et de l’épaisseur des parois vaginales. En conséquence, les femmes âgées ayant subi un viol avec pénétration vaginale sont à risque élevé de déchirures et de lésions vaginales et de transmission des IST et du VIH. Lors des examens médicaux de ces survivantes, il est recommandé aux prestataires de soins de se servir d’un spéculum de petite taille pour l’examen des voies génitales; si le seul but de l’examen est le recueil de preuves médico-légales ou le dépistage des IST, les prestataires de soins de santé envisageront d’employer un écouvillon vaginal sans spéculum (adapté d’après: WHO, UNFPA, UNHCR. 2004).
- Femmes transgenres et intersexuées: Les femmes ayant une identité sexuelle autre que leur sexe biologique ont en matière de soins médicaux des besoins différents de ceux des femmes cisgenres (celles qui s’identifient au sexe/genre attribué à la naissance). L’éducation et la sensibilisation des acteurs de la santé est essentielle pour répondre de façon appropriée aux besoins des femmes transgenres et intersexuées ayant subi une agression sexuelle (OHCHR, 2011; Grant et. al., 2011).
- Lesbiennes et bisexuelles: Il faut se garder de supposer que toutes les femmes ont des relations de couple hétérosexuelles. Par ailleurs, les recherches menées dans le monde entier indiquent que les lesbiennes et les bisexuelles peuvent être particulièrement exposées à des risques de viol commis par des hommes (OHCHR, 2011). Lors des prestations de services de santé aux survivantes, les femmes devraient disposer d’un espace sûr pour faire connaître confidentiellement leurs relations homosexuelles et les motifs éventuels à base de discrimination des crimes commis envers elles (OHCHR, 2011).
- Femmes handicapées: Une attention particulière doit être accordée aux besoins de santé et médicaux des femmes handicapées, ainsi qu’à l’accessibilité physique des services. Il faut offrir des moyens de communication appropriés aux femmes porteuses de handicap auditif ou visuel (Human Rights Watch, 2010).
- Enfants: Pour les prestations de services de santé aux enfants survivants de violences sexuelles dans les situations de conflit, de post-conflit et de crise humanitaire, il est important de veiller à ce que ces survivant(e)s trouvent un environnement sûr, compatissant et sensible à leurs besoins. Il est important de même que les prestataires de soins de santé modifient l’examen médical et les traitements selon qu’il est nécessaire. Les établissements de santé doivent veiller à ce que les prestataires de soins de santé connaissent le développement et l’anatomie de l’enfant, qu’ils soient formés au traitement des enfants survivants de violences et qu’ils se sentent à l’aise devant ces enfants. Les prestataires de soins doivent également connaître les réseaux de référence locaux et les procédures de communication avec les organismes d’aide à l’enfance et les autres services sociaux. Il est important aussi que tout le personnel des établissements de soins accueillant des enfants survivants de violences connaisse les lois nationales relatives à la maltraitance des enfants ainsi que les procédures locales de la police et des institutions judiciaires (adapté d’après IRC, 2009).
- Adolescentes: Les adolescentes voient leur vulnérabilité à la violence s’accroître dans les situations de conflit et de post-conflit. Elles peuvent être contraintes de se livrer à des actes sexuels en échange de produits de première nécessité, aliments, logement et sécurité en raison de leur pauvreté, de leur déplacement et de leur séparation de leur famille et de leur communauté (UNFPA and Save the Children, 2009). En outre, les adolescentes non accompagnées ainsi que celles qui ont à leur charge d’autres membres plus jeunes de leur famille sont exposées à des risques accrus d’exploitation sexuelle et de maltraitance du fait de leur dépendance à l’égard d’autrui pour leur survie et de leurs limitations en matière de pouvoir décisionnel et de protection (IASC, 2005 cité dans UNFPA and Save the Children, 2009). Il est important de modifier les services de santé fournis aux adolescentes survivantes de violences à l’égard des femmes et des filles de manière à répondre à leurs besoins particuliers.

Extrait de: UNFPA & Save the Children. 2009. Boîte à outils pour la santé sexuelle et reproductive des adolescents en situation de crise humanitaire, DMU: les adolescents et la violence sexuelle – Fiche d’information, p. 30.
Outils complémentaires
Gestion clinique des victimes de viol – Programme d’auto-apprentissage interactif (UNHCR/UNFPA/WHO, 2010). Disponible en anglais et en français. Ce cours est un programme d’auto-apprentissage interactif en ligne fondé sur les principes exposés par l’OMS/le HCR dans Gestion clinique des victimes de viol, et sur les matériels pédagogiques utilisés par le HCR et l’UNFPA dans les séances de formation face à face sur le terrain.
Clinical Care for Sexual Assault Survivors [Soins cliniques pour les survivant(e)s d’agression sexuelle: Un outil de formation – Guide du facilitateur disponible en français (IRC, 2009). Cet outil de formation a pour but d’améliorer les soins cliniques dispensés aux victimes d’agression sexuelle dans les contextes où les ressources sont rares, en encourageant l’apport de soins compassionnés, compétents et confidentiels alignés sur les normes internationales. Il est destiné à tous les cliniciens qui interagissent avec les survivant(e)s d’agression sexuelle, une section spéciale étant destinée au personnel non médical.
Trainer's Manual on Clinical Care for Survivors of Sexual Violence [Manuel du formateur sur les soins cliniques pour les survivant(e)s de violences sexuelles] (van Houten, Helen, and Keta Tom (eds.)/ Ministry of Health, Kenya, 2007). Cette ressource destinée aux prestataires de soins de santé vise à appuyer une gestion standardisée des soins dispensés aux survivant(e)s de viol. Elle porte à la fois sur les questions médico-légales et sur les services à offrir après un viol. La formation est d’une durée de 3 jours conçue pour être dispensée dans son intégralité. La formation s’articule en plusieurs modules : examen médico-légal, collecte, analyse d’échantillons et documentation, et gestion clinique, y inclus les conseils psychosociaux de base. Disponible en anglais; 89 pages.
GBV Emergency Response & Preparedness: Participant Handbook [Interventions d’urgence et préparations aux urgences en matière de violence sexiste: manuel du participant] (IRC, 2012)
Caring for Survivors of Sexual Violence in Emergencies - Training Pack [Kit de formation aux soins à dispenser aux survivant(e)s de violences sexuelles dans les situations d’urgence] (UNICEF, 2010). Disponible en anglais. Ce kit de formation peut servir à renforcer les compétences multisectorielles (dans les domaines de la santé et de l’action psychosociale ainsi que dans le secteur juridique/judiciaire et le secteur de la sécurité). Il est conçu à l’intention des prestataires de soins de santé, des membres des progressions juridiques, de la police, des groupes de femmes et d’autres membres concernés de la communauté, tels que les agents communautaires, les enseignants et les travailleurs religieux. Il comporte un guide du facilitateur pour la gestion médicale de l’agression sexuelle.
Gestion clinique des victimes de viol: Développement de protocoles à adopter avec les réfugiés et les personnes déplacées dans leur propre pays – Édition révisée, (WHO, UNFPA, UNHCR. 2004). Ce guide donne des orientations détaillées sur la gestion clinique des femmes, hommes et enfants victimes de viol. Il est conçu à l’intention de prestataires de soins qualifiés qui élaborent des protocoles pour la gestion des survivant(e)s de viol dans les situations d’urgence, compte tenu des ressources, matériels et médicaments disponibles ainsi que des politiques et procédures nationales. Il peut également servir à la planification de services de santé et à la formation de prestataires de soins.
Guidelines for medico-legal care of victims of sexual violence [Directives relatives aux soins médico-légaux pour les victimes de violences sexuelles] (World Health Organization, 2003). Ces directives ont pour but d’améliorer les services de santé professionnels pour toutes les personnes (femmes, hommes et enfants) victimes de violences sexuelles en apportant aux travailleurs de la santé les connaissances et les compétences nécessaires pour la gestion de ces victimes, en établissant des normes pour les soins de santé et les services médico-légaux à dispenser à ces victimes et en fournissant des conseils sur la mise en place des services de santé et des services médico-légaux appropriés.
Gender-Based Violence Training Modules: A Collection and Review of Existing Materials for Training Health Workers [Modules de formation sur la violence sexiste: recueil critique de matériels existants pour la formation des travailleurs de la santé] (Murphy, C., Mahoney, C., Ellsberg, M. and Newman, C./The Capacity Project and USAID, 2006). Cet ouvrage est un recueil des programmes de formation destinés aux travailleurs de la santé, avec un sommaire et une brève analyse critique de chaque programme. Disponible en anglais.
