- Bien qu’étroitement apparentée à l’approche systémique dans la mesure où elle est axée sur les organisations qui fournissent des services de santé, l’approche intégrée vise plus particulièrement les différents types de prestataires de soins existants (salles d’urgence, dispensaires, services de santé sexuelle et reproductive, etc.) et la manière d’intégrer les services liés à la violence de sorte que les patientes qui se présentent pour des soins (liés ou non à un incident violent) reçoivent le plus rapidement possible le traitement médical correspondant à leur condition de victimes de la violence.
- Les trois modèles d’intégration de base comprennent :
|
Niveau d’intégration |
Approches
|
Exemples
|
|
Intégration au niveau du prestataire
|
Le même prestataire offre une gamme de services au cours de la même consultation. |
Un (une) infirmier/infirmière des services des accidents et d’urgence reçoit la formation et les moyens nécessaires pour dépister la violence conjugale, soigner les blessures, offrir des conseils et diriger la patiente vers des sources extérieures de conseils juridiques. |
|
Intégration au niveau de l’établissement |
L’établissement est en mesure d’offrir toute une gamme de services mais pas forcément par le même prestataire. |
Un (une) infirmier/infirmière des services des accidents et d’urgence est peut-être qualifié(e) pour soigner les blessures d’une patiente, mais pas pour lui prodiguer des conseils si celle-ci révèle avoir été victime de la violence familiale. Il/elle devra plutôt la diriger vers l’assistant médico-social de l’hôpital pour conseils. |
|
Intégration au niveau des systèmes |
L’intégration au niveau de l’établissement et la cohésion entre établissements des services d’orientation des victimes facilitent l’accès des patients à un vaste éventail de services dans leur communauté. |
Une patiente des services de planification familiale qui rapporte des incidents violents peut être dirigée vers un autre établissement (au besoin à un autre niveau) pour conseils et soins. Ce type d’intégration est multisites. |
Adapté d’après C. Colombini, S. Mayhew et C. Watts, 2008. « Health-sector Responses to Intimate Partner Violence in Low- and Middle-income Settings: A Review of Current Models, Challenges and Opportunities » [Réponses du secteur de la santé à la violence entre partenaires intimes dans les contextes à faible et moyen revenu: Examen des modèles, des difficultés et des opportunités actuelles] *Bulletin de l’Organisation mondiale de la santé 86 (8), p. 635-642.
- Dans le secteur de la santé, la plupart des services liés à la violence sont intégrés au niveau du prestataire et de l’établissement de santé; l’intégration complète des systèmes est rare, bien qu’elle offre les meilleures perspectives de soins complets dans la communauté. Un examen des efforts d’intégration dans différents pays à faible et moyen revenu permet de tirer les leçons clés suivantes :
- Le développement et la mise en œuvre de politiques et de protocoles et d’autres outils et méthodes facilitent l’institutionnalisation des services dans le cadre des prestations de soins.
- La formation du personnel doit s’inscrire dans la durée et les prestataires de service doivent être soutenus et encadrés.
- Les projets d’intégration doivent accorder une attention particulière à l’infrastructure des installations (notamment les salles privées pour conseils d’accompagnement psychologique, l’existence de matériel approprié, etc.) et aux systèmes de documentation (voir Colombini, Mayhew et Watts, 2008).
- Pour pouvoir décider des services à intégrer dans une organisation de prestation de services donnée, il est impératif de comprendre les besoins des personnes qui sollicitent des soins. Le diagramme suivant illustre certaines des conditions symptomatiques courantes des femmes victimes de la violence entre partenaires intimes (notamment la violence sexuelle), les points d’entrée possibles aux différents niveaux du système et les services d’orientation indispensables.
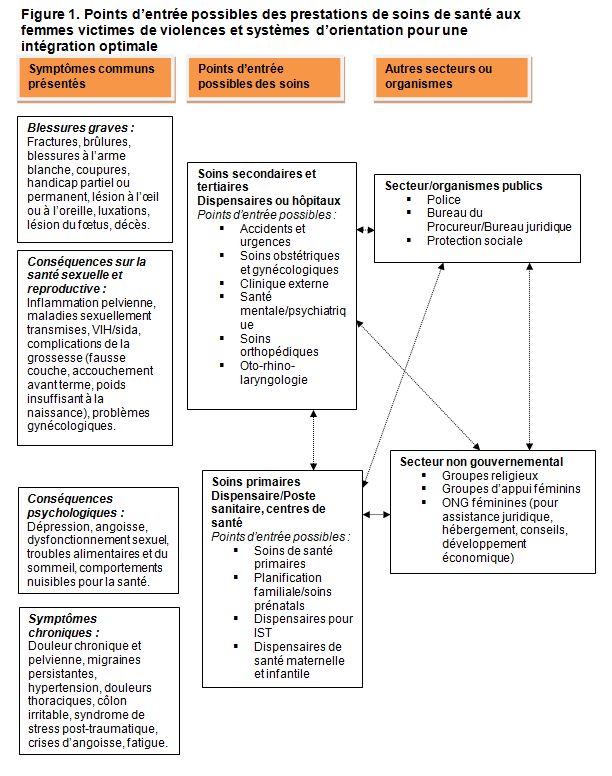
Extrait de : C. Colombini, S. Mayhew et C. Watts, 2008. « Health-sector Responses to Intimate Partner Violence in Low- and Middle-income Settings: A Review of Current Models, Challenges and Opportunities » [Réponses du secteur de la santé à la violence entre partenaires intimes dans les contextes à faible et moyen revenu : Un examen des modèles, des difficultés et des opportunités actuelles). * Bulletin de l’Organisation mondiale de la santé 86 (8), p.639.
- On trouvera brièvement décrites ci-dessous certaines questions liées à l’intégration des interventions dans les services d’urgence et autres services :
- Salles d’urgence : Les salles d’urgence permettent généralement d’identifier les cas de violence lorsque des victimes de blessures graves ou de viol s’y présentent. Il est prouvé que la plupart des femmes et des filles victimes de viol se rendent d’abord à l’hôpital et qu’elles hésitent à déclarer les faits à la police par crainte pour leur sécurité physique (peur de représailles) ou économique (peur de perdre le soutien financier du fait de l’incarcération du partenaire). Pour les visites consécutives à la violence post-sexuelle en particulier, il y a un créneau vital de 72 heures pendant lequel la prophylaxie post-exposition (en anglais) du VIH est possible, et de 120 heures pour la contraception d’urgence (jusqu’à cinq jours à condition qu’un stérilet soit utilisé, ce qui est rarement le cas pour la contraception d’urgence). Cela plaide fortement en faveur d’une disponibilité des soins 24 heures sur 24, de l’intégration des services au niveau des établissements de santé et de l’établissement de « services polyvalents ».
- Soins primaires (santé maternelle et infantile), VIH et autres services de santé sexuelle et reproductive : Aux points d’entrée des soins primaires et de la santé sexuelle et reproductive, les effets de la violence sur la santé ont beau être symptomatiques, les femmes évitent généralement d’en parler à moins qu’on ne le leur demande. C’est pourquoi les politiques et les protocoles d’enquête deviennent essentiels dans la programmation de l’intégration, notamment pour ce qui concerne la décision de pratiquer le dépistage universel ou uniquement dans le cadre de certains services comme celui du dépistage volontaire et d’accompagnement psychologique du VIH, de la planification familiale, et des salles d’urgence. (Pour de plus amples renseignements sur la pratique de dépistage, voir Songez au dépistage systématique.)
Difficultés courantes dans l’application d’une approche globale.
- Le secteur de la santé rencontre de nombreuses difficultés dans l’utilisation des modèles écologiques, multisectoriels, axés sur les systèmes et intégrés dans la lutte contre la violence. Les problèmes potentiels doivent être repérés lors de l’élaboration et de la mise en œuvre des politiques et des programmes:
- Insuffisance de bases scientifiques. S’il existe de par le monde de nombreux programmes contre la violence à l’égard des femmes, force est de constater que la plupart sont plutôt modestes et qu’une infime minorité ont fait l’objet d’une évaluation ou d’une documentation rigoureuses. Même lorsqu’il y a eu évaluation, leur portée, profondeur, approche méthodologique et qualité générale se sont révélées inégales. La majorité des évaluations rigoureuses effectuées dans le secteur de la santé l’ont été en Amérique du Nord et en Europe de l’Ouest et l’extrapolation de leurs constats à d’autres régions et contextes présente des difficultés (Feder et al., 2009; Ramsay, Rivas and Feder, 2005). La mise au point d’un système de surveillance de la santé et la réalisation d’opérations de suivi et d’évaluation sont indispensables à l’amélioration des programmes (Nations Unies, 2006a).
- Manque de coordination. Les programmes sont souvent menés indépendamment les uns des autres, ce qui les empêche de tirer profit de leurs ressources communes lors de la planification et de la mise en place d’un ensemble complet de services (Colombini, Mayhew et Watts, 2008). Une programmation performante et efficace repose sur la constitution de réseaux multisectoriels coordonnés au niveau national et sur la réalisation d’activités de coordination et d’orientation (Nations Unies, 2006a).
- Inefficacité du cadre juridique et politique. Les dispositions législatives et les politiques nationales en matière de violence conjugale, de violence sexuelle, de pratiques traditionnelles nuisibles telles que la C/MGF et le mariage précoce, de droits de succession, de mariage et de divorce diffèrent sensiblement d’un pays à l’autre et peuvent même parfois présenter des incohérences, voire des contradictions, dans le cadre du même pays. Même dans les cas où les lois et les politiques en vigueur dans la domaine de la violence à l’égard des femmes et des filles sont cohérentes, leur application reste difficile en raison de la pénurie de ressources techniques et financières, de l’absence de coordination et du bas niveau de priorité accordé aux problèmes liés à la violence (USAID et UNICEF, 2006). L’élaboration de dispositions législatives sur la violence à l’égard des femmes et des filles, notamment en relation avec le VIH et le sida (en anglais), occupe une place fondamentale dans les programmes de prévention et d’intervention. Dans le cas du secteur de la santé, il importe d’étudier la législation applicable et, lorsqu’il y a lieu, de mener des actions de plaidoyer pour l’améliorer.
- Manque de moyens financiers et techniques. Les ministères de la Santé qui exécutent les programmes aux niveaux national, régional et local gèrent de nombreuses demandes avec des ressources financières et humaines souvent limitées. De ce fait, la question de la violence à l’égard des femmes et des filles est rarement prioritaire et il y est alloué des ressources budgétaires minimes, malgré ses coûts considérables pour l’individu, la famille, la société et la santé publique. Prévoir le financement des mesures en vigueur est indispensable à la mise sur pied de programmes efficaces.
- Manque de normes minimales de services. Les normes minimales représentent le plus petit dénominateur commun auquel devraient aspirer tous les États et services. Elles fournissent des repères aux États et aux prestataires de services quant à la portée et à la diversité des services à fournir, à l’identité du prestataire, et aux principes et pratiques à partir desquels procéder. À titre d’exemple, une évaluation réalisée dans 47 pays européens indique que la plupart n’ont toujours pas adopté formellement des normes dans ce domaine (Conseil de l’Europe, 2008a). Le Conseil de l’Europe (2008a) a recommandé l’adoption de normes minimales pour les programmes sur la violence, notamment la mise en place de services téléphoniques d’urgence 24 heures sur 24, de services spécialisés pour les agressions sexuelles dans les hôpitaux et de centres d’accueil des victimes d’agressions sexuelles.
- Attitudes et manque de connaissances des prestataires de services. Les attitudes et les pratiques des prestataires de service peuvent se révéler peu efficaces, voire nuisibles, en raison d’un manque de formation suffisante, du renouvellement fréquent de personnel qualifié, de l’absence d’éléments de formation sur l’intervention contre la violence dans les programmes d’enseignement médical, etc. (Kim et Motsei, 2002; Colombini, Mayhew et Watts, 2008). Les prestataires de service peuvent avoir été eux-mêmes exposés à la violence, ce qui risque de limiter leur capacité à établir un bon contact avec les patientes. La sensibilisation, la formation spécialisée, la supervision continue et le soutien du personnel sont indispensables pour garantir des interventions positives utiles pour les victimes.
- Carences des systèmes de gestion et de santé. Ces carences peuvent prendre la forme d’un manque de directives institutionnelles claires en matière de violence, de structures médicales hiérarchiques sclérosées, d’une absence de coordination entre responsables et départements participant à la programmation de services intégrés et d‘un manque d’engagement des gestionnaires (Colombini, Mayhew et Watts, 2008). La réalisation d’évaluations des établissements de santé et la formulation de de politiques et de protocoles visant à remédier aux carences administratives sont essentielles pour surmonter les obstacles qu’affrontent les systèmes de santé (Troncoso et al., 2006).
- Absence d’activités de prévention. L’orientation biomédicale du secteur de la santé explique pourquoi les institutions et organismes de santé sont souvent incapables d’entreprendre des actions de prévention d’envergure qui visent à transformer les mentalités et les comportements de la collectivité. Les programmes de prévention devraient toutefois être considérés comme faisant partie intégrante des activités des établissements de santé en matière de violence à l’égard des femmes et des filles.
